記事
抗うつ薬の一覧
公開. 更新. 投稿者: 10,443 ビュー. カテゴリ:うつ病. タグ:薬効分類一覧. この記事は約12分39秒で読めます.
目次
抗うつ薬一覧
| 分類 | 商品名 | 一般名 | |
| モノアミン再取り込み阻害薬 | 三環系抗うつ薬 | アナフラニール | クロミプラミン |
| ノリトレン | ノルトリプチリン塩酸塩 | ||
| トリプタノール | アミトリプチリン塩酸塩 | ||
| アモキサン | アモキサピン | ||
| トフラニール | イミプラミン塩酸塩 | ||
| スルモンチール | トリミプラミンマレイン酸塩 | ||
| アンプリット | ロフェプラミン塩酸塩 | ||
| プロチアデン | ドスレピン塩酸塩 | ||
| 四環系抗うつ薬 | テトラミド | ミアンセリン塩酸塩 | |
| ルジオミール | マプロチリン塩酸塩 | ||
| テシプール | セチプチリンマレイン酸塩 | ||
| SSRI(選択的セロトニン再取り込み阻害薬) | パキシル | パロキセチン塩酸塩水和物 | |
| ジェイゾロフト | 塩酸セルトラリン | ||
| レクサプロ | エスシタロプラムシュウ酸塩 | ||
| デプロメール/ルボックス | フルボキサミンマレイン酸塩 | ||
| SNRI(セロトニン・ノルアドレナリン再取り込み阻害薬) | サインバルタ | デュロキセチン塩酸塩 | |
| トレドミン | ミルナシプラン塩酸塩 | ||
| イフェクサーSR | ベンラファキシン塩酸塩 | ||
| S-RIM(セロトニン再取り込み阻害・セロトニン受容体調節薬) | トリンテリックス | ボルチオキセチン臭化水素酸塩 | |
| NaSSA(ノルアドレナリン作動性・特異的セロトニン作動性抗うつ薬) | リフレックス/レメロン | ミルタザピン | |
| その他の抗うつ薬 | レスリン/デジレル | トラゾドン塩酸塩 | |
| ドグマチール | スルピリド | ||
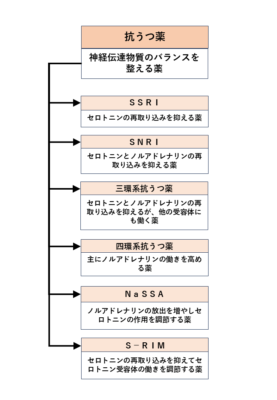
抗うつ薬の薬効分類説明フローチャート
うつ病の病態
うつ病は、気分がひどく落ち込んだり何事にも興味を持てなくなったりして強い苦痛を感じ、日常生活に支障が現れるまでになった状態です。
気分障害の一種であり、抑うつ気分、意欲・興味・精神活動の低下、焦燥、食欲低下、不眠、持続する悲しみ・不安などを特徴とした精神障害である。
うつ病の原因ははっきりとはわかっていないが、モノアミン仮説が一般的に考えられている。
モノアミン仮説とはストレスを受けると脳内の視床下部→下垂体→副腎皮質系が活性化してストレスに対応するためのさまざまな生理反応が起こるが、持続的なストレス状況下でノルアドレナリンが放出され続け、ノルアドレナリンが枯渇することやセロトニン系の機能低下といった脳内シナプス間隙のセロトニンやノルアドレナリンなどの神経伝達物質が減少することによりうつ状態を引き起こすというものである。
そこで、セロトニン再取り込みやノルアドレナリン再取り込みを阻害し、シナプス間隙のモノアミン濃度を上昇させることが薬剤作用ポイントのターゲットとなっている。
ノルアドレナリン:交感神経の神経伝達に関与し、意欲的にさせる。
セロトニン:ドパミン・ノルアドレナリンを制御し精神を安定させる。
ドパミン:脳内の報酬系を活性化し、快感などを得る。
抗うつ薬の分類
脳内の神経線維の間をつなぐ化学伝達物質(ノルアドレナリン、セロトニン、ドパミン等)が不足すると、うつ状態が起こると考えられています。
抗うつ薬はモノアミン仮説にならってモノアミンを活性化させることで効果を発揮する。
ターゲットとしては、セロトニン、ノルアドレナリンが主で、ドパミンに作用する抗うつ薬は少ない。うつ病から統合失調症へと転換する患者や、統合失調症のうつ状態しか見えていない患者の可能性などを考慮すると、ドパミンに働く薬は使いにくいとも言える。
ノルアドレナリンについても、意欲を高めたり行動的になるメリットだけでなく、不眠や自殺衝動などのデメリットもある。そのため、セロトニンに対する効果を謳う抗うつ薬が多い。
精神疾患患者に使う薬としては自殺に用いる可能性を考慮して安全性の高いものが使われる。その分効果もイマイチと感じられるものも多い。
第一選択薬としては、忍容性が高く、抗うつ効果が三環系抗うつ薬に匹敵するとされるSSRIおよびSNRIが挙げられる。身体合併症や、服用中の薬剤との相互作用の問題から、使用しづらい抗うつ薬をまず除外して選択する。
睡眠障害に対し、鎮静作用の比較的強い抗うつ薬であるトラゾドン塩酸塩やミアンセリン塩酸塩、ミルタザピンを併用することもある。精神病像を伴ううつ病は、抗うつ薬と抗精神病薬の併用もしくはECTが推奨されるが、抗うつ薬単剤を使用する場合は、抗ドパミン作用のあるアモキサピンおよびスルピリドが選択しやすい。
精神病像を伴わないうつ病でも、焦燥が強い場合などに抗精神病薬を少量併用する場合がある。
第一選択薬を十分量に達してから十分な期間(6~8週間)使用しても治療反応が不十分な場合、同じ作用機序の他の抗うつ薬への変更(SSRIからほかのSSRIへなど)、もしくは作用機序の異なる抗うつ薬への変更(SSRIからSNRIへ、SSRIもしくはSNRIから三環系抗うつ薬へ、など)を試みる。
あるいは、増強療法として投与中の抗うつ薬に炭酸リチウムや甲状腺ホルモン剤、もしくは他の抗うつ薬を付加する。
抗うつ薬の主な作用機序
①ノルアドレナリンの再取り込み阻害作用【SNRI、三環系、四環系】 → シナプス間隙のノルアドレナリンの濃度上昇
②セロトニンの再取り込み阻害作用【SSRI、SNRI、三環系、SARI】 → シナプス間隙のセロトニンの濃度上昇
③α2-自己受容体遮断薬【NaSSA、セチプチリンマレイン酸塩、ミアンセリン塩酸塩】 →シナプス間隙へのノルアドレナリンの放出促進
④α2-ヘテロ受容体遮断作用【NaSSA】 → シナプス間隙へのセロトニンの放出促進
⑤5-HT2/3受容体遮断作用【NaSSA】 → シナプス間隙に放出された5-HTが特異的に5-HT1受容体を刺激
NA受容体刺激 → 抗うつ効果
5-HT1受容体刺激 → 抗うつ効果
5-HT2受容体刺激 → 不安・焦燥、不眠など
5-HT3受容体刺激 → 悪心、下痢など
モノアミン再取り込み阻害薬(三環系抗うつ薬・四環系抗うつ薬)
三環系抗うつ薬は、ノルアドレナリンやセロトニンの再取り込みを阻害する。
四環系抗うつ薬は、シナプス前のα2アドレナリン受容体を阻害することによって抗うつ効果を発現する。脳内のノルアドレナリンの放出を促進し、受容体への刺激増加をはかる。
四環系抗うつ薬は、三環系抗うつ薬に比べ、効果は弱く、副作用も少ない。
SSRI
SSRIは、選択的にセロトニンの再取り込みを阻害することにより、神経間隙内のセロトニンの濃度を上昇させ、反復経口投与によって受容体の数を減らし、抗うつ作用、抗不安作用を示す。
頻度の高い副作用は消化器症状(悪心、嘔吐、下痢、食欲不振など)であり、投与初期に出現することが多いが、2~3週間以内に消失することが多い。
肝臓の代謝酵素であるシトクロームP450を阻害して、他の薬剤の血中濃度を上昇させることに対する配慮が必要である。
パロキセチン(パキシル)はうつ病のみならずパニック障害にも効果的で比較的強力だが、中断症候群が起きやすい。同剤のCR錠は吸収が遅く最大血中濃度が下がるため胃腸症状は少ないとされる。他のSSRIに比較し、ムスカリン性アセチルコリン受容体の結合能が大きく、抗コリン作用を発現しやすい。
セルトラリン(ジェイゾロフト)はうつ病、パニック障害などが適応で比較的安全で使いやすいが、下痢が多くみられる。代謝酵素による相互作用が少ない。
フルボキサミン(ルボックス、デプロメール)やパロキセチンはP450を阻害するため、併用薬と相互作用を起こしやすいので注意する。
また、パロキセチンやセルトラリンはP糖蛋白を阻害するため、抗悪性腫瘍薬やジギタリス製剤との併用時は注意する。
エスシタロプラム(レクサプロ)は初期用量から既に効果発現するため使いやすいが、心電図上のQT延長があり、心疾患の患者への投与は控える。
SSRIは、選択的にセロトニン再取り込みだけを阻害し、治療領域が広く、現在は第一選択薬となっています。
効果は三環系抗うつ薬を上回らず、重症例には適さない。
SSRIはうつ病以外にも、衝動制御障害、外傷後ストレス障害、境界性人格障害、摂食障害を含めた他の障害にも広く用いられています。
セロトニンの再取り込みを選択的に阻害し、脳内の他の神経伝達物質の受容体に対する作用がなく、三環系、四環系に比べて抗コリン作用、体重増加、鎮静などの副作用が少ないといわれています。
選択的にセロトニンに働く。 抗コリン、抗α1作用弱い。
意欲にあまり効かず。
過量服薬しても比較的安全で、かつ治療領域が広いことから第一選択薬として用いられるが、その効果は三環系抗うつ薬を上回らず、重症例には適さない。
強迫性障害、社会不安障害(対人恐怖症)、パニック障害、過食症、認知症に伴ううつ状態などにも効果的とされている。
一部の薬は催眠効果に優れる。 CYPを阻害するため相互作用に注意。 心毒性がなく過量服用しても致死的とならないが、薬物代謝酵素阻害作用があるため、併用の際は注意する。
SNRI
SNRIは、セロトニン・ノルアドレナリン再吸収阻害薬の略号で、セロトニン症候群の発生を回避するために、ノルアドレナリンの再取り込み阻害作用を加えて抗うつ作用を増強したもので、従来の三環系および四環系抗うつ薬と比較して、コリン作用やモノアミン受容体遮断作用が低減されています。
セロトニンの再吸収阻害作用のみで高い抗うつ作用を得ようとすると、副作用であるセロトニン症候群が発生してしまうため、ノルアドレナリン再吸収阻害作用を添加して、両者の作用の合わせ技によって、少ない副作用で充分な抗うつ作用を得ようという意図でつくられました。
副作用の発現様式や程度がSSRIとは異なることから、患者の有する他の疾患等を考慮してSSRIと使い分けられています。
SNRIは、セロトニンとノルアドレナリン再取り込み阻害作用があり、広い治療領域が期待でき、効果が早く確実で、安全性が高いことが特徴です。
三環系抗うつ薬のもつノルアドレナリン取り込み阻害作用に注目し、副作用の発現にかかわる各種受容体の遮断作用をできるだけ除いたものです。
欧米における大うつ病に対する効果では三環系抗うつ薬とほぼ同等、SSRIよりも勝っていると考えられています。
また、作用発現までの時間が早いことが示唆されています。 神経終末でのセロトニンおよびノルアドレナリン再取り込み部位に選択的に結合し、これらのモノアミンの再取り込みを阻害することにより、うつ病で低下していると考えられるシナプス間隙のセロトニンとノルアドレナリンの濃度を増加させる。
ミルナシプラン(トレドミン)とデュロキセチン(サインバルタ)が含まれる。
セロトニンとノルアドレナリン双方に作用するため、SSRIの効果に意欲向上が加わり、より広い治療スペクトラムとなりうる。
脊髄の下行性疼痛路でセロトニン及びノルアドレナリンを活性化させて慢性疼痛に作用することが期待されている。
ミルナシプランはSSRIと異なりCYP阻害作用がないため、他剤との併用も比較的安心であるが、尿閉や頭痛、頻脈、血圧上昇に気をつけなければならない。
デュロキセチン・ベンラファキシンはセロトニン再取り込み阻害作用が強く効果が期待されるが、投与早期の胃腸症状や肝障害に注意する。
NaSSA
NaSSAは神経(特にノルアドレナリン、セロトニン)の活動を高め、伝達物質が出てくる量を増やしたり、伝達物質の一つであるセロトニンの刺激を受ける部位(5-HT1、5-HT2、5-HT3などがある)の中で特に抗うつ効果の少ない5-HT2、5-HT3の作用を抑えることにより、5-HT1への作用を強めることで、気持ちを楽にして意欲を高め、うつ状態を改善する薬です。
ミルタザピンが該当する。四環系抗うつ薬で、鎮静系抗うつ薬とみなされる。
ほとんどの抗うつ薬がトランスポーター阻害によって効果を発現するのに対し、本剤はシナプス前部の自己受容体であるアドレナリンα2受容体の阻害によってセロトニンとノルアドレナリンの放出を促進することで効果を発揮する。
さらにシナプス後部のセロトニン5-HT2受容体を阻害することで性機能障害が、5-HT3受容体を阻害することで胃腸障害が各々出現しにくい。
抗うつ効果は、比較的早期(1週間程度)に発現することが多い。
抗ヒスタミン作用を有するため、体重増加や眠気に注意する。
NaSSAはノルアドレナリンとセロトニンに作用する新世代抗うつ薬ですので、SSRIやSNRIと共通して消化器症状が特徴で、特に便秘の出現率が高いといわれています。
そして、動悸とめまいがSNRIと同様にみられます。
NaSSAに特筆すべき副作用は、口乾、倦怠感、傾眠です。
口乾は時に三環系抗うつ薬と同程度の強さを示します。
また、倦怠感や傾眠はトラゾドン(SSRIが出るまではよく使われた、いずれの種類にも属さない特殊なタイプの抗うつ薬)のそれに似ています。
ただ、この傾眠作用を上手に利用して、うつ状態における不眠の改善に用いることもあります。
副作用として眠気が高頻度に発現するため、就寝前投与。
悪心、嘔吐、性機能障害などの副作用が少ない。
ヒスタミンH1受容体への結合能が高いため、体重増加発現の危険性が他薬剤より高い。
スルピリド
世界的には、三環系、四環系抗うつ薬、SSRI、SNRI、NaSSA、モノアミン酸化酵素阻害薬、これら6つで分類されることが多いのですが、抗うつ薬の分類には入っていないスルピリド(ドグマチール)を抗うつ薬の分類に入れている場合もあります(これは日本特有というべき現象です)。
スルピリドは主にドーパミンの動態に影響を及ぼすことはわかっていますが、現在もはっきりとした作用機序は明らかではありません。
臨床的に、スルピリドはその用量によって異なった特性を示します。
低用量(1日量およそ300mgまで)では抗うつ効果を示し、高用量( 1日量300~600mgまでで、最高1200mg)では病的体験など、統合失調症の症状に効果を示すという特性です。
スルピリドの特性を考慮して、軽いうつ状態で食欲がなかったり、ストレス性潰癌の既往がある患者には低用量、うつ状態で衝動性が高く行動に問題が出たり、被害妄想を有したりする場合は高用量、と使い分けることになるでしょう(150mgまでの範囲で前者の効果をねらって処方する内科の医師は意外に多いようです)。
ドグマチールはドパミン受容体遮断作用を持つ薬剤ですが、低用量では逆にドパミンを賦活し、抗うつ効果を示すことが知られています。
低用量のスルピリドはドパミン神経の前シナプスにある自己受容体(ドパミンの放出を抑制する)を遮断するため、シナプス間隙のドパミンが増え、ドパミン賦活作用を示すのだと考えられています。
逆に高用量だと、後シナプスの受容体を遮断して、抗ドパミン作用を示します。
実際、うつ病に対しては50~150mg/日、統合失調症には300~600mg/日を投与するのが一般的です。
統合失調症の治療において、クロルプロマジンやハロペリドールなどの従来型(定型)抗精神病薬は、陽性症状(幻覚・妄想など)には効果があるが、陰性症状(意欲低下、感情鈍麻、注意力低下など)には効果が低いとされている。
また、錐体外路症状や過鎮静により、薬物療法の継続が困難となってしまうことが多くみられた。
従来型に比べ、スルピリドやチオリダジンは錐体外路症状が少ないことや、抗精神病作用の幅が広いことなどから、非定型抗精神病薬とよばれることがあった。
クロザピンが開発されてから、非定型抗精神病薬の定義は、難治性の幻覚・妄想、陰性症状、認知機能障害などの精神症状に対する効果、錐体外路症状の減弱あるいは消失、プロラクチン上昇を起こさないことなどと考えられるようになった。
トラゾドン
抗うつ作用よりも抗不安、鎮静作用、催眠作用が強いとされている。
セロトニン2A受容体拮抗・再取り込み阻害薬とも呼ばれる。
セロトニン再取り込み阻害作用は三環系抗うつ薬やSSRIより弱い。
抗うつ効果が三環系に比べて弱い。
アドレナリンα1受容体遮断作用により起立性低血圧が生じる。
抗うつ薬の副作用
抗コリン作用:口渇、便秘、排尿障害、視力調節障害、眼内圧亢進、記憶障害、せん妄
アドレナリンα1受容体遮断作用:起立性低血圧、眠気
ヒスタミンH1受容体遮断作用:眠気、体重増加
キニジン様作用:不整脈、心電図異常
ドパミンD2受容体遮断作用:高プロラクチン血症、錐体外路症状(パーキンソン症状、アカシジアなど)
アクチベーション・シンドローム(賦活症候群)
抗うつ薬の投与初期や増量時などに見られる精神行動症候群のことをいうが、その定義はまだ確立されておらず、下記のような症状が挙げられる。
不安、焦燥、興奮、パニック発作、不眠、易刺激性、敵意、攻撃性、衝動性、アカシジア/精神運動不穏、軽躁、躁など。
これらの症状がうつ病やその併存障害として出現したのか、抗うつ薬に関連して生じたのかを区別することは容易ではないが、抗うつ薬との因果関係は原則として時間的関係が見られることが多い(抗うつ薬の投与開始後、増量後など)
これらの症状を来した症例において、因果関係は明らかではないが、自殺関連行動のみならず、他害行為が報告されている。
抗うつ薬の投与初期や増量時には、患者さんの状態および病態の変化を注意深く観察し、アクチベーション・シンドロームが疑われる場合には、抗うつ薬を徐々に減量し中止する、鎮静作用のある薬剤を併用するなど適切な処置を行う。また、家族など患者さんに日常接する人々にも情報を提供し、注意を喚起しておく。
中断症候群
抗うつ薬の急激な減量や投与中止により、下記のような症状が現れることがある。
ふらつき、めまい、頭痛、不安、悪心、嘔吐、不眠など。
抗うつ薬の投与を中止する場合には、徐々に減量するなど慎重に行う。



