記事
抗精神病薬の一覧
公開. 更新. 投稿者: 15,133 ビュー. カテゴリ:統合失調症. タグ:薬効分類一覧. この記事は約10分35秒で読めます.
目次
統合失調症とは
統合失調症は、幻覚や妄想、意欲減退や感情の平板化、認知機能障害を有する慢性疾患です。
統合失調症の病態基盤は脳内の神経伝達の統合に関わる線条体におけるドパミンの過剰放出と考えられており、ドパミン仮説として知られています。
急性期には、脳内の中脳辺縁系でドパミンの分泌が過剰になり、活動エネルギーが高まっているため、通常見えないものが見えたり、聞こえたりすると考えられている。これらを陽性症状といいます。
慢性期には、脳内の中脳皮質系のドパミンの働きが抑制され、逆に活動エネルギーが低下して、気力ややる気が低下します。これらを陰性症状といいます。また、ドパミンの分泌を抑制するセロトニンが優位に働くと陰性症状が生じると考えられています。
認知機能障害もドパミンの減少によって生じる。
脳内には、「中脳辺縁系」「中脳皮質系」「黒質線条体系」「漏斗下垂体系」という4つのドパミン経路があります。
統合失調症患者は、「中脳辺縁系」ではドパミンが過剰になっており陽性症状が表れる。「中脳皮質系」ではドパミンの減少が起きており陰性症状・認知機能障害が表れる。
そして、抗精神病薬を服用してドパミン受容体を遮断すると、「黒質線条体系」ではドパミンの働きが阻害され錐体外路症状の副作用が生じる。「漏斗下垂体系」では高プロラクチン血症の副作用が生じる。
抗精神病薬の一覧
| 分類 | 分類 | 商品名 | 一般名(‐ステム) |
|---|---|---|---|
| 定型抗精神病薬 | フェノチアジン系 | ウインタミン/コントミン | クロルプロマジン塩酸塩 |
| ベゲタミン | クロルプロマジン塩酸塩+プロメタジン塩酸塩+フェノバルビタール | ||
| ヒルバミン/レボトミン | レボメプロマジン | ||
| ピーゼットシー/トリホラン | ペルフェナジン | ||
| フルメジン | フルフェナジン | ||
| ノバミン | プロクロルペラジン | ||
| ニューレプチル | プロペリシアジン | ||
| ブチロフェノン系 | セレネース | ハロペリドール(‐ペリドール) | |
| インプロメン | ブロムペリドール(‐ペリドール) | ||
| プロピタン | ピパンベロン塩酸塩 | ||
| スピロピタン | スピペロン | ||
| トロペロン | チミペロン | ||
| ベンザミド系 | ドグマチール/アビリット/ミラドール | スルピリド | |
| バルネチール | スルトプリド塩酸塩 | ||
| グラマリール | チアプリド塩酸塩 | ||
| エミレース | ネモナプリド | ||
| 非定型抗精神病薬 | SDA(セロトニン・ドパミン遮断薬) | リスパダール | リスペリドン(‐ペリドン) |
| インヴェガ | パリペリドン(‐ペリドン) | ||
| ゼプリオン | パリペリドンパルミチン酸エステル(‐ペリドン) | ||
| ルーラン | ペロスピロン塩酸塩水和物 | ||
| ロナセン | ブロナンセリン | ||
| MARTA(多元受容体作用抗精神病薬) | ジプレキサ | オランザピン | |
| セロクエル | クエチアピンフマル酸塩 | ||
| クロザリル | クロザピン | ||
| シクレスト | アセナピンマレイン酸塩 | ||
| DPA(ドパミン受容体部分作動薬) | エビリファイ | アリピプラゾール | |
| レキサルティ | ブレクスピプラゾール | ||
| その他 | ロドピン | ゾテピン | |
| オーラップ | ピモジド | ||
| クロフェクトン | クロカプラミン塩塩酸水和物 | ||
| クレミン | モサプラミン塩酸塩 | ||
| ホーリット | オキシペルチン |
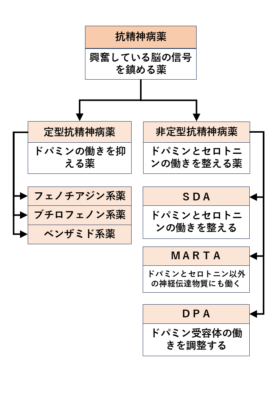
抗精神病薬の分類
抗精神病薬は、定型抗精神病薬と非定型抗精神病薬に分けられる。定型が第一世代、非定型が第二世代ともよばれる。
定型の抗精神病薬は、陽性症状(幻覚や妄想など)には効果がありますが、陰性症状(意欲の低下、無関心など)にはあまり効きませんでした。
作用機序では、定型抗精神病薬は主にドパミンに作用しましたが、非定型抗精神病薬はドパミン以外のセロトニン等にも作用して効果を発揮します。
非定型は定型に比べ、錐体外路症状や高プロラクチン血症の副作用が少なく、陰性症状や認知機能障害にも効果があるといわれ、現在では非定型の単独使用が主流となっています。
現在統合失調症の全てのガイドラインで第一選択は非定型抗精神病薬となっている。
また抗パーキンソン薬併用(認知機能に支障)の可能性が少なくなるために認知機能にも効果が現れることが期待されている。
過去には、クロルプロマジンやハロペリドールに対してスルピリドやチオリダジンが錐体外路症状が少ないこと、抗精神病作用の幅が広いことなどから「非定型」と呼ばれていましたが、クロザピンの研究以来、「非定型」の定義は、難治性の幻覚・妄想、陰性症状、認知機能障害などの精神症状への効果、錐体外路症状の減弱あるいは消失、プロラクチンの上昇を起こさないことの3要素に整理することが妥当ではないかといわれています。
非定型抗精神病薬の概念は変転しており一定の見解には至っていませんが、
①ハロペリドール、クロルプロマジンなどの定型抗精神病薬では効果が期待できない治療抵抗性統合失調症に対して有効
②陽性症状のみならず、陰性症状、認知機能障害にも有効
③中脳・皮質・辺縁ドパミン系に選択的に作用して錐体外路症状や血中プロラクチンの上昇を全くかほとんど引き起こさない
というのが一般的に考えられています。
また受容体プロフィールとしてドパミンD1受容体選択性、セロトニン5ーHT2受容体への親和性、ドパミンD2受容体からの早期解離性があげられています。
現在ではリスペリドン、ベロスピロン、クエチアピン、オランザピンなどがこれに位置づけられていますが、上記の特徴と照らし合わせると必ずしも条件を満たしているわけではなく、クロザピンが最もその特徴に合致する薬物といわれています。
定型抗精神病薬
主に脳内のドパミンに対して抑制作用をあらわし、幻覚、妄想、不安、緊張、興奮などの症状を改善する。
クロルプロマジン、ハロペリドールなどは、従来型抗精神病薬などとも呼ばれ、精神分裂病の急性期における陽性症状(幻覚・妄想・思考障害など)には有効ですが、慢性期における陰性症状(感情の平板化、会話貧困、欲動低下など)にはそれほど有効ではなく、治療抵抗性分裂病患者には効果がないといわれています。
また、大きな特徴として、抗精神病薬による薬物療法で問題となる錐体外路症状を共通の副作用としてもっています。
定型抗精神病薬は、化学構造の違いによって分類されており、フェノチアジン系、ブチロフェノン系、イミノベンジル系、ベンザミド系、その他、と5つに系統分けされています。ブチロフェノン系やベンザミド系はD2受容体への親和性が比較的高く、フェノチアジン系はそのほかの受容体への親和性が高いといわれています。
しかしどの系統の定型抗精神病薬も、その主な薬理学的特徴はドーパミン受容体の遮断です。
「この症状にはこの系統が効く」といったものがあるわけではなく、患者さんの個人差によって合う薬を探していくことになります。
定型抗精神病薬のほとんどはドーパミン受容体との親和性が高く、ドーパミン受容体を遮断してシグナルを伝えないようにするアンタゴニスト(拮抗薬)です。
その作用により、中脳辺縁系で過剰になりすぎたドーパミンのシグナルが抑えられ、統合失調症の症状のうち、幻覚・妄想などの、いわゆる陽性症状に対してのみ効果を発揮します。
非定型抗精神病薬
非定型抗精神病薬はドパミンだけでなく、セロトニンなど他のものも抑えて総合的に効果を発揮します。
非定型薬は定型薬よりも錐体外路症状が生じにくいが、一方で食欲増進や体重増加、血糖値上昇、起立性低血圧といった新たな副作用が見られることがあります。
過去にはスルピリド、チオリダジンなどがハロペリドール、クロルプロマジンなどに対して、効果の幅が広く、陰性症状にも効果をもち、錐体外路症状の発現も少ないことから、定型抗精神病薬に対して非定型抗精神病薬と呼ばれていました。
現在では、リスペリドン、ベロスピロン、オランザピン、クエチアピンなどが「非定型の3要素」を満たす薬剤として新たに非定型抗精神病薬と呼ばれています。
これらの非定型抗精神病薬はさらに化学構造や作用特性から、Serotonin-Dopamine Antagonist(SDA)、Multi-Acting Recepter Targeted Antipsychotics(MARTA)に分類する考え方があります。
定型薬と非定型薬の使い分け
近年の治療指針では、非定型抗精神病薬が推奨されることが多いものの、とくに用量が少ない場合は定型薬も遜色ないとする報告も認め、非定型薬の長期的安全性および有効性に関する断定的な結論がない現在において、個人レベルでどの薬剤を投与すると最善かという課題に関する明確な答えはありません。
つまり、実際に薬剤を投与する際、治療効果と副作用に関する予測因子が十分にはわかっていないといえます。
そこで実際に投与して結果を判断するということになります。
もちろん非定型薬に変更することでさらに改善する可能性もないわけではありませんが、定型薬でも症状のコントロールが良好な場合は問題ないと思われます。
非定型薬の最も確立されたメリットは錐体外路症状が少ないことであるため、それが問題である(または過去に問題であった)ケースでは非定型薬を選択することが妥当な選択肢の1つです。
また、非定型薬から定型薬に変更することで、治療転帰が良好であったという報告はほとんどありません。
それぞれに異なる薬剤の副作用には注意する必要があるものの、初回エピソード症例では非定型薬を選択する方が妥当といえます。
非定型抗精神病薬の特徴は、薬理学的には、SDA、MARTAなどと表現されるように、特定の受容体のみに高い親和性をもっていることや(SDA)、脳内に分布するさまざまな受容体に対して選択的な親和性をもっていることです(MARTA)。
これらの特徴が臨床的には、錐体外路症状の少なさや、陰性症状の改善作用となって現れています。
つまり、定型抗精神病薬では錐体外路症状が出やすく、陰性症状の改善がみられない分裂病患者に対する効果が期待でき、長期にわたる服薬の継続が可能であるといわれています。
エキスパートコンセンサスガイドラインによれば、エキスパートは精神分裂病の多くの臨床症状に対して非定型抗精神病薬を1次選択治療薬として強く推奨しています。
また、現在では従来型のあるいは定型抗精神病薬の適応は、従来型の抗精神病薬が奏効して症状が安定している患者で大きな副作用が認められない患者、薬剤の筋注を必要とする(非定型抗精神病薬がいまだ利用できない)患者、特にデポを必要としている一部の患者の攻撃性・暴力に対するマネージメントに限定されるとしています。
副作用を回避して薬物療法を行うことは重要で、非定型抗精神病薬が期待されています。
非定型抗精神病薬は定型抗精神病薬に比べ、錐体外路症状が起こりにくく、陽性症状に対する効果は同等以上で陰性症状にも効果が期待できること、したがって、長期にわたる服薬の継続が可能であるということから、欧米においてはその処方が増加しています。
定型抗精神病薬と非定型抗精神病薬に切り替える理由として、以下の点をあげています。
①陽性症状に対する十分な反応がみられない
②陰性症状に対する反応が、ほとんどもしくは全くない
③認知機能障害に効果が乏しい
④錐体外路症状の出現
⑤コンプライアンスが良好でも再発する
⑥ノンコンプライアンスにつながる
以上から、非定型抗精神病薬が定型抗精神病薬よりも有効性が高いと考えられますが、エキスパートコンセンサスガイドラインでも指摘されている通り、定型抗精神病薬で十分に症状がコントロールされており、重大な副作用もみられない分裂病患者では、非定型への切り替えは必要ないといわれています。
しかし、多くの場合、非定型抗精神病薬の使用が分裂病患者にとって有益である場合が多いことも指摘されています。
さらに非定型抗精神病薬は単剤で十分な効果が期待できる薬剤だといわれています。
わが国における多剤併用療法の現状から、急激に非定型抗精神病薬による単剤療法が定着することは難しいと考えられます。
定型抗精神病薬と非定型抗精神病薬の違い
受容体プロフィールとして定型抗精神病薬は薬物によって多少の違いがありますが共通してドパミンD2受容体を遮断します。
一方、非定型抗精神病薬はドパミンD2受容体を遮断するだけではなくセロトニン5ーHT2受容体も遮断したり、またクエチアピンやオランザピンにおいては他のドパミン受容体もやセロトニン受容体、そしてヒスタミンH1受容体、アドレナリンα1受容体などにも作用します。
効果において陽性症状、陰性症状ともに非定型薬は定型薬と同等以上と評価されており、副作用については非定型薬の方が錐体外路症状の発現頻度が低く、抗パーキンソン薬の併用は必ずしも必要性ではないといわれています。
また再発予防効果についても非定型薬の方が優れているという報告が多数あります。
そのため、非定型薬は統合失調症治療の第一選択薬に位置付けられていますが、定型薬にも長所があり1950年代から使用されているため研究が進んでいること、また定型薬にしか治療効果を示さない患者群がいること、注射薬があること、そして薬価が安いため患者の医療費負担が軽くてすむことなどがあげられています。
統合失調症の急性期に何を選ぶ?
以前は統合失調症の急性期においては、ドパミンを強固に遮断する定型抗精神病薬が使われていましたが、非定型抗精神病薬のほうが有効であることが確認されています。
それでも精神運動興奮がおさまらないときは、ベンゾジアゼピンを一時的に併用することで急性期はのりこえられます。
非定型と定型と錐体外路症状の違い
抗精神病薬には、定型抗精神病薬(従来薬)と非定型抗精神病薬(新規抗精神病薬)があります。
非定型とは、典型的ではないという意味ですが、典型的な抗精神病薬には錐体外路症状(EPS)があります
錐体外路症状が出るのが抗精神病薬、というのが常識でした。
しかし、現在は非定型抗精神病薬のほうが標準的な治療になっているので違和感を感じます。
非定型は副作用が少ない?
従来型は、中脳辺縁系ドパミンD2受容体を遮断することによって陽性症状を緩解させる。
同時に黒質線条体系や漏斗下垂体のドパミンD2受容体を遮断するため、錐体外路症状や高プロラクチン血症を伴うことが多いと考えられている。
新規型は、5-HT2A受容体拮抗作用により、黒質線条体系や漏斗下垂体のドパミン分泌を増加させるため、錐体外路症状や高プロラクチン血症を起こしにくいとされている。
クエチアピンは、ドパミンD2受容体に結合してもすぐに解離し、親和性が低いため、錐体外路症状や高プロラクチン血症などの副作用を起こしにくいと考えられている。
アリピプラゾールは、ドパミンD2受容体への結合が強く、遮断作用を示すものの部分的な刺激を伝える作動薬である。
アリピプラゾールは、ドパミン反応を抑制しつつも信号を伝えるが、ドパミン放出が少ない場合も信号を伝えるため、ドパミン系安定化作用をもつ。
このため、これらの副作用を起こしにくいと考えられている。
ブロナンセリンはセロトニン5-HT2AよりもドパミンD2受容体遮断作用が強いが、ほかの新規薬と同様、十分な錐体外路症状低減作用を示すだけのセロトニン5-HT2受容体遮断作用を有していると考えられている。



